Приобрети журнал - получи консультацию экспертов
№7-8(54-55)(2016)
Одним із найважливіших показників рівня економічного та соціального розвитку держави є здоров’я нації як основний кінцевий результат функціонування системи охорони здоров’я. Однак загальний рівень здоров’я населення як інтегральний показник, що об’єднує показники стану системи з позицій результату, в Україні є низьким.
За даними Європейського регіонального бюро ВООЗ, Україна зараз займає передостаннє місце з очікуваної тривалості життя з показником 71,29 роки серед 53 досліджуваних країн. Це свідчить про низьку ефективність системи охорони здоров’я загалом, зокрема про низьку ефективність використання фінансових ресурсів в охороні здоров’я. Тому підвищення ефективності використання фінансових, насамперед бюджетних, ресурсів в охороні здоров’я є одним із пріоритетних напрямів державної соціально-економічної політики.
Одним із ключових чинників, що негативно впливає на результативність функціонування системи охорони здоров’я, ефективне використання бюджетних видатків, є нераціональне співвідношення між первинною медико-санітарною та стаціонарною допомогою. Рівень розвитку первинної медико-санітарної допомоги в Україні є низьким і має тенденцію до погіршення. У світовій практиці утвердилося розуміння закономірності: чим вища частка лікарів первинної ланки в загальній чисельності лікарів (відповідно, чим нижча частка вузьких фахівців), тим менше коштів необхідно для досягнення кінцевих результатів функціонування системи охорони здоров’я.
Частка лікарів первинної ланки у загальній кількості лікарів у ЄС становила у 2000 році 25,73 %, у 2013-му – 22,93 %. В Україні в той самий час ці показники були 8,78 % та 11,18 % (табл. 1), тобто відповідно нижче у 2,9 та 1,9 раза.
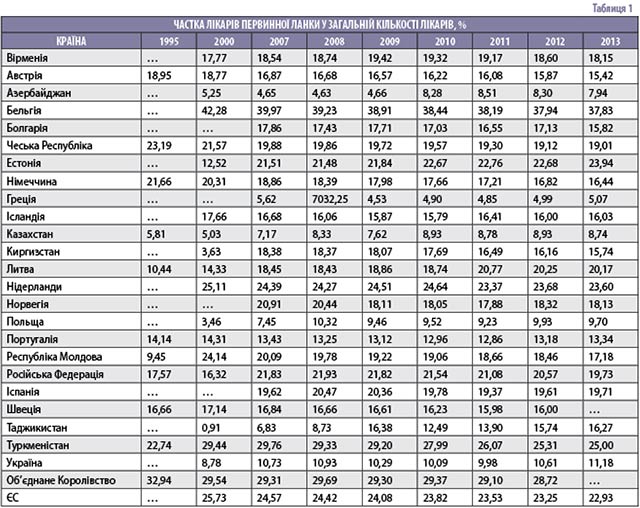
Розраховано за даними Європейської бази даних кадрових і технічних ресурсів охорони здоров’я (HlthRes-DB) [Електронний ресурс]. – Режим доступу: http://data.euro.who.int/HlthResDB/shell_ru.html
Загальна кількість лікарняних місць на 100 тис. населення у європейських країнах (табл. 2) зростає від 275,78 у Великій Британії до 1104,56 у Білорусі. Показник України (879,81) у порівнянні з країнами ЄС (527,43) більший у 1,6 раза, з Великою Британією (275,78) – у 3,2 раза, з країнами СНД (745,18) – у 1,2 раза.
Стаціонарне лікування у всіх країнах є найбільш витратним елементом системи охорони здоров’я. В Україні видатки на лікарні та санаторно-курортні заклади становили у 2015 році 64,8 % від загальних видатків зведеного бюджету (табл. 3).
При цьому основними показниками, що визначають витрати, є госпіталізація (часто необґрунтована) і тривалість перебування у стаціонарі. У чотирьох дослідженнях, присвячених рівню госпіталізації дорослих у Канаді, було встановлено, що 24–90 % госпіталізацій і 27–66 % днів перебування у стаціонарі були необґрунтованими. Інше джерело неефективності – нераціональна величина стаціонарних установ і набір послуг, які вони надають. Дослідження, що проводилися у США та Великій Британії, свідчать про те, що неефективність починається при кількості ліжок менше 200 і більше 600. Добрим індикатором ефективності лікарні є показник використання її потужності. Дослідження ВООЗ, проведене у 18 країнах з низьким і середнім доходом, показало, що в окремих лікарнях у середньому використовується тільки 55 % ліжок, що нижче від рекомендованого рівня на 80–90 %.
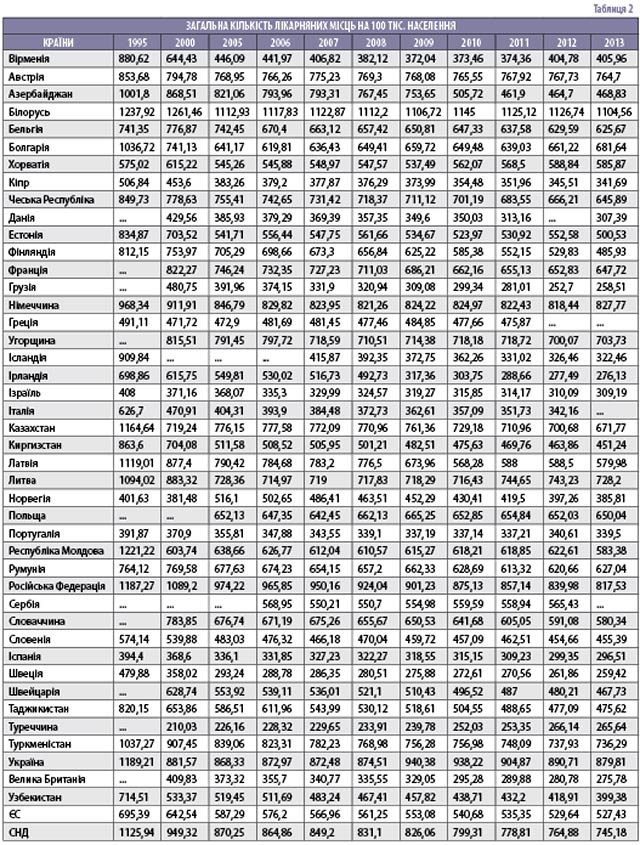
Розроблено за даними Європейської бази даних кадрових и технічних ресурсів охорони здоров’я [Електронний ресурс]. – Режим доступу: http://data.euro.who.int/HlthResDB/tables/tableA.php?w=1280&h=1024
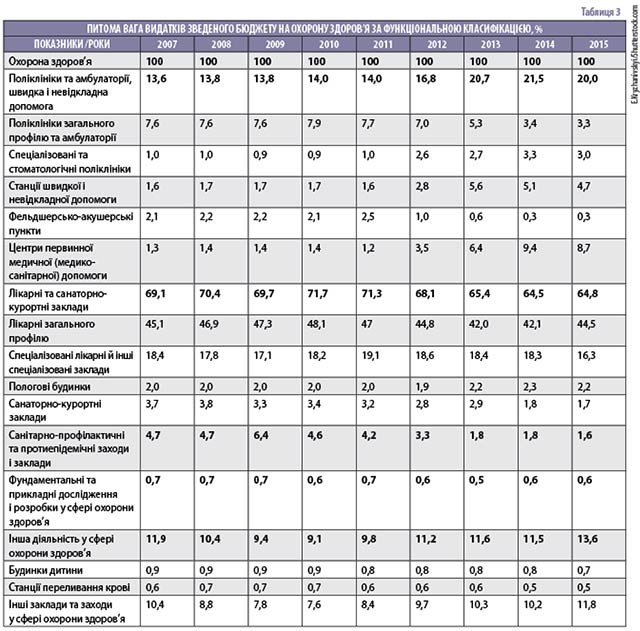
Складено за даними Державної казначейської служби України
У недавньому огляді понад 300 досліджень, які проводилися ВООЗ, в якому аналізувалася ефективність лікарень, зроблено висновок, що в середньому показник ефективності становить 85 %, що означає, що лікарні могли б надати послуг на 15 % більше при таких самих видатках або надати той же обсяг послуг, знизивши витрати на 15 %. При цьому державні лікарні показали себе більш ефективними, ніж приватні комерційні і некомерційні. Також відмічено, що країни з низьким доходом можуть економити до 24 % усіх витрат на охорону здоров’я, підвищивши економічну ефективність лікарень, вивільнивши тим самим ресурси для забезпечення потенційного розповсюдження захисту від фінансового ризику на більшу кількість людей чи збільшення кількості доступних послуг.
Отже, дослідження й оцінка ефективності структурних елементів системи охорони здоров’я (стаціонарної, первинної медико-санітарної допомоги) має велике значення для формування мотивації учасників системи охорони здоров’я до підвищення ефективності діяльності і, як наслідок, зниження витрат та підвищення якості медичної допомоги.
Вітчизняна методика оцінки структурної ефективності системи охорони здоров’я базується на підході, запропонованому російськими дослідниками у співпраці з Європейським регіональним бюро ВООЗ, – оцінці окремих показників структурної ефективності та їх інтеграції в єдиний коефіцієнт (інтегральний показник структурної ефективності), що однією цифрою (у діапазоні від 0 до 1) відбиває наявність структурних диспропорцій у галузі. Це дозволяє порівнювати структурну ефективність систем охорони здоров’я різних адміністративно-територіальних утворень між собою та у динаміці.
В українській методиці оцінки структурної ефективності та складових її інтегрального показника пропонується використовувати сім коефіцієнтів: частка витрат на стаціонарну допомогу в загальних державних витратах на охорону здоров’я; частка лікарів загальної практики/сімейної медицини у загальній кількості лікарів; кількість лікарняних ліжок на 100 тис. населення; частка лікарень з потужністю до 50 ліжок у загальній кількості закладів, що надають стаціонарну допомогу; частка лікарів первинної ланки (дільничних терапевтів, дільничних педіатрів, лікарів загальної практики) у загальній кількості лікарів; кількість стаціонарів на 100 тис. населення; кількість ліжко-днів на одного жителя на рік. Найвагоміший внесок у формування інтегрального показника структурної ефективності роблять обсяг витрат на стаціонарну допомогу та розвиток первинної медичної допомоги на принципах загальної практики/сімейної медицини.
Однак, на наш погляд, у вітчизняній методиці доцільно врахувати показники, що характеризують ступінь розвитку стаціонарозамінних технологій для зниження навантаження на стаціонари цілодобового перебування, що важливо для підвищення структурної ефективності та оптимізації витрат на охорону здоров’я, а також показники рівня розвитку високотехнологічної допомоги.
З метою підвищення структурної ефективності, раціонального використання бюджетних коштів на охорону здоров’я, як свідчить зарубіжний досвід, доцільно зменшити надлишкові потужності й оптимізувати сектор стаціонарних закладів охорони здоров’я при одночасному підвищенні якості інфраструктури та обладнання в невеликій кількості обраних лікарень. Решту лікарень і поліклінік слід згрупувати в регіональні мережі надання медичної допомоги в розрахунку приблизно одна лікарняна мережа на 200–300 тис. населення. При цьому керівництву повинна бути надана автономія і створена система стимулів для подальшої раціоналізації наявної мережі установ, що займаються безпосереднім наданням послуг. Зменшення розміру та сегментації між медичними установами забезпечить значну економію поточних витрат, як і в інших країнах. Заощаджені в результаті таких заходів бюджетні кошти залишаються в лікарнях і можуть бути спрямовані на інвестиції в модернізацію обладнання та інфраструктури з метою підвищення якості медичної допомоги.
Для підвищення ефективності витрат на стаціонарну медичну допомогу доцільно запровадити клінічні протоколи, перехід до фінансування лікарень на основі принципу схожого діагнозу клініко-статистичних груп (Diagnosisrelatedgroups – DRG). Діагностично пов’язана група (DRG) – група клінічно однорідних захворювань, об’єднаних схожими методами діагностики і лікування, а також вартістю використовуваних ресурсів. Застосування DRG дозволяє зруйнувати прив’язку до витрат, специфічних для конкретного стаціонару. У лікарень з’являються набагато потужніші стимули для управління витратами, а застосування принципу оплати за кожного пролікованого за укрупненими тарифами робить витрати та виплати більш передбачуваними і для платників, і для постачальників медичних послуг. При цьому система оплати за DRG має обмежувати можливість впливу на тарифи за допомогою непомітної зміни процедур, бути націленою на виявлення випадків необґрунтованої госпіталізації та створення умов (стимулів) для перенесення частини обсягів в амбулаторні умови, а також давати постачальникам лікарняної допомоги можливість прогнозувати розміри надходжень за надані послуги та бути нейтральними відносно бюджету. При цьому тарифи повинні відображати обґрунтовані відмінності у вартості ресурсів.
Зарубіжний досвід переконливо свідчить, що фінансування лікарень методом DRG є найбільш наближеним до вирішення проблем ефективності витрачання бюджетних ресурсів, їх розподілу між стаціонарною і первинною медико-санітарною допомогою, підвищення прозорості фінансування, контролю та якості медичних послуг.
Головне